Restauratief-endodontische vlak: wat zijn de beste manieren?
Het uitgangspunt is om zo minimaal invasief mogelijk te werken en een wortelkanaalbehandeling te voorkomen. Mocht het toch tot een endo gekomen zijn, dan wordt daarna goed nagedacht over hoe er gerestaureerd moet worden en wat de beste manier is om dit te doen. Daarbij zijn er verschillen tussen anterieur en posterieur.
Verslag van de duolezing van dr. Marco Gresnigt en drs. Eric Meisberger tijdens het congres Is de casus complex? Relax! van Dr G.J. van Hoytema Stichting.
Dr. Marco Gresnigt
De hoeveelheid edentaten patiënten daalt al jaren. Dit is grotendeels te danken aan de sterk verbeterde mondhygiëne. Preventie is key. “Uit verschillende in vitro onderzoeken blijkt dat de mondhygiëne van patiënten een belangrijke factor is”, zegt Gresnigt.
Gresnigt ziet z’n patiënten eerst tijdens een intake bezoek. Tijdens de intake worden er verschillende vragen gesteld, wordt er gefotografeerd en eventueel zelf gefilmd en daarna wordt een behandelplanning gemaakt. Aangezien Gresnigt in een verwijspraktijk werkt, ziet hij vaak patiënten met complexe problematiek en stelt hij zijn behandelplanning samen volgens het progressive treatment concept. Hiermee worden op een systematische wijze de problemen van de patiënt doorgewerkt.
Progressive treatment concept: de stappen
‘Puin ruimen’
Stap 1 is het ‘puin ruimen’. De mondhygiëne moet geoptimaliseerd worden, er moet gereinigd worden, cariës wordt behandeld, er wordt gekeken naar peri-apicale problemen en endo’s die uitgevoerd of overnieuw gedaan moeten worden.
Initiële behandeling
Als dit allemaal op orde is dan wordt er naar de volgende stap gegaan. Vaak is dit orthodontie, zodat de elementen naar de juiste locatie verplaatst kunnen worden. Daar kan ook een chirurgische behandeling aan toegevoegd worden als de kaken naar de juiste positie verplaatst moeten worden, maar ook het bedekken van bijvoorbeeld recessies of het bleken van elementen valt in dit deel van de behandelplanning. Dit alles is de initiële behandeling. Het is van belang om de elementen eerst op de juiste plek te hebben staan voordat er restauratief behandeld wordt. Anders komt het eindresultaat toch altijd minder goed uit.
Restauratieve behandeling
Daarna wordt er over gegaan naar het restauratieve deel van de behandeling. Eerst wordt alles uitgevoerd in composiet en later wordt het pas overgezet naar porselein.
Voorheen kenden we de restauratieve cyclus. Er werd eerst een kleine vulling gemaakt, deze werd steeds groter en uiteindelijk werd er een volledige kroon gemaakt. Nu is de benadering steeds meer minimaal invasief en dat kan met composiet. Dit is niet alleen functioneel maar ook esthetisch.
We weten dat de overleving van posterieur composiet goed is. Studies die kijken naar de overleving van composiet op een termijn langer dan 10 jaar laten ongeveer 20% faillure zien. Dit komt neer op ongeveer 2% per jaar. Daarbij werd gevonden, door Niek Opdam, dat bij een patient met een slechte mondhygiëne composietrestauraties het significant slechter doen.
Indirecte restauratie
We kunnen heel veel met composiet: zo’n 80-90% van de restauraties is te vervaardigen met composiet. Maar wanneer kies je voor een indirecte restauratie?
Dit is vaak op het moment dat een restauratie te groot of complex wordt en de morfologie niet meer goed te herstellen is. De kanttekening is wel dat op het moment dat er al te veel weg is, het te laat is om op een indirecte manier in te grijpen.
Wanneer het contactpunt met composiet niet goed te herstellen is, maar de mondhygiëne goed is, ontstaat er geen cariës, maar gaan elementen zich verplaatsen, wat in sommige gevallen een nadelige situatie kan opleveren.
Partiële restauratie
De partiële restauratie wordt steeds vaker toegepast. In principe geldt de regel dat alles partiëel gemaakt wordt en alleen een volledige omslijpen wordt gekozen op het moment dat partiëel niet meer mogelijk is.
Als een volledige indirecte restauratie wordt gemaakt, is het van belang dat er voldoende ferrule aanwezig is. Helaas is het vaak zo dat bij volledig omslijpen het deel van het element wat nog aanwezig is, weggeboord wordt.
Immediate dentin sealing
Bij het prepareren voor een indirecte restauratie wordt middels een immediate dentin sealing (IDS) het aangeslepen dentine bedekt. Daarna pas wordt de afdruk gemaakt. Uit verschillende onderzoeken blijkt dat door deze IDS-laag:
- Post operatieve pijn vermindert
- Minder contaminatie van dentine optreedt (door tijdelijke cement)
- De hechtsterkte aan dentine vergroot wordt (extra sterke hechting)
- Het oppervlak extra glad is
Hierbij wordt gebruik gemaakt van het feit dat indirecte restauraties geplakt aan dentine altijd een slechtere hechting hebben dan directe restauraties.
Na het prepareren komt de behandeling er als volgt uit te zien:
- Etsen
- Primer
- Bonding
- Aanbrengen immidiate dentin sealing
- Uitharden
- Glycerine gel
- Uitharden (tegen vrije radicalen in oppervlakte laag)
- Polijsten
- Afdrukken
Verschil DDS en IDS
Wanneer DDS (delayed dentine sealing), de conventionele manier van adhesief cementeren, vergeleken wordt met IDS (immediate dentine sealing), blijkt dat IDS een hechtsterkte heeft van 55 Mpa, terwijl DDS niet hoger uitkomt dan 1,8 Mpa.
Het verschil tussen DDS en IDS is ook onderzocht bij facings. Er zijn vijf groepen met elkaar vergeleken, waarbij preparaties gemaakt zijn in volledig gave frontelementen. Groep 1 had een preparatie volledig in het glazuur, bij groep 2 lag het cervicale deel in het dentine en bij groep 3 lag de volledige preparatie in het dentine en waren alleen de randen nog uit glazuur. Groep 4 en 5 zijn een herhaling van groep 2 en 3 alleen werd er bij groep 2 en 3 DDS toegepast en bij groep 4 en 5 IDS.
Er werden facings gemaakt, deze werden gecementeerd en kunstmatig verouderd. Vervolgens werd en naar de fractuursterkte gekeken.
Er bleek dat:
- Wanneer de volledige preparatie is het dentine lag, de elementen waarbij IDS was toegepast een significant hogere fractuursterkte hadden dan elementen waarbij DDS was toegepast.
- Wanneer alleen het cervicale deel van de preparatie in het dentine lag, IDS minder relevant was, omdat er voldoende glazuur was om aan te hechten.
Over het algemeen hebben partiële restauraties in het front een hele goede overleving. In 10 jaar is er ongeveer 5-10% faillure.
Ook het effect van IDS op posterieure restauraties werd vergeleken. Er werd een onderscheid gemaakt tussen inlays en onlays en wel of geen IDS. Ook deze restauraties werden middels kauwsimulatie vijf jaar verouderd. Vervolgens werd er onder een hoek kracht gezet op het element. Hierdoor ontstonden breuken en fractureerden de elementen uiteindelijk. Inlays met IDS hadden een significant hogere hechtsterkte. Bij onlays is het verschil minder groot, waarschijnlijk doordat het proselein al een deel van de krachten opvangt. Wanneer de fracturen onder de elektronenmicroscoop bekeken werden, bleek dat de IDS laag nog aanwezig was.
Bij dit onderzoek werden ook verschillende materialen vergeleken. Lithiumdisilicaat deed het het best en de veldspaat keramieken en de leucite reinforcered het slechtst.
Direct restaureren in front
Ook in het front wordt er allereerst direct gerestaureerd. Dit kan heel mooi door een afdruk te maken, hier modellen van te vervaardigen, de tandtechnieker of zelf een opwas laten maken en van deze opwas een malletje te maken. Middels deze mal kan in de mond een palatinale shell vervaardigd worden en is het een kwestie van het invullen van de buccale vormgeving.
Drs. Eric Meisberger
Diagnose
De basis van de endo, maar eigenlijk van alles, is een goede diagnose. Zonder juiste diagnose wordt niet het juiste behandelplan gekozen.
Intake en diagnostiek
Wanneer een patiënt verwezen wordt, vindt er altijd eerst een intake plaats. Middels de Visual Analogue Scale (VAS) kan de patiënt aangeven hoe erg de pijn is.
De diagnostiek bestaat uit pocketmetingen, percussietesten, palpatietesten, sensibiliteitstesten (zowel warm als koud), eventuele fisteltracings en röntgenbeelden. Waarbij een plastic sonde erg handig is om smalle pockets op te sporen.
Een element met een fistel of endopocket heeft altijd een slechtere prognose. Vanuit de diepte (peri-apicaal), komt de ontsteking omhoog. Genezing zorgt voor verdwijning van de pocket of fistel.
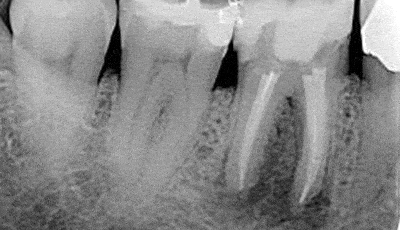
Röntgenfoto’s
Met betrekking tot röntgenfoto’s is de CBCT altijd een discussiepunt. Dit gaat voornamelijk over de noodzaak om een CBCT te maken voor endodontische diagnostiek. Allereerst moet er rekening gehouden worden met het ALARA principe. Een groot nadeel van de CBCT is de scattering die optreed bij metalen. Meisberger gebruikt deze maar weinig. Hij werkt veel met solo’s en bij twijfel verandert hij zijn inschietrichting. Hij haalt daarbij aan dat er qua straling een heel aantal solo’s gemaakt kunnen worden voordat dit vergelijkbaar is met het stralingsniveau van de CBCT. Bovendien is de pixel grootte op een solo veel kleiner, waardoor deze veel gedetailleerder is dan een CBCT, maar de meningen over de toegevoegde waarde van de CBCT bij diagnostiek lopen uiteen. Duidelijk is dat het gebruikt kan worden als extra diagnostisch hulpmiddel als de bovenstaande diagnostische hulpmiddelen niet voldoende informatie geven.
Samenwerking endodontologie en restauratieve tandheelkunde
De samenwerking tussen de endodontologie en restauratieve tandheelkunde is erg belangrijk. Voor het starten van een wortelkanaalbehandeling wordt er gekeken naar de coronaire kwaliteit en de kwaliteit van de restauraties. Er wordt een inschatting gemaakt of het element nog lekvrij af te sluiten is en of een restauratie van voldoende kwaliteit gemaakt kan worden.
Daarnaast moeten er afwegingen gemaakt worden of een herendo geïndiceerd is of een apexresectie, maar er kan ook gekozen worden voor extractie en vervanging van het element middels implantologie.
Het lastige hierbij is dat we vaak denken in wat we kunnen. Wanneer een casus naar verschillende specialisten gestuurd werd, bleek dat geindiceerd werd wat deze specialisten goed konden. Chirurgen indiceerde eerder een extractie en implantaat terwijl endodontologen vaker een her-endo indiceerden.
De slagingspercentages van een her-endo en apex zijn ongeveer gelijk: 73-75%
Maar de kanttekening is dat de literatuur lastig te interpreteren is. In de endodontie spreekt men van succes en in de implantologie van overleving. Deze twee dingen zijn lastig met elkaar te vergelijken.
Endo light / endo zonder vijlen
Er zijn verschillende technieken of instrumenten die in de loop der tijd een beetje vergeten zijn, maar die later toch ineens weer terug komen. Een goed voorbeeld hiervan is het EVA hoekstuk.
In diezelfde categorie wordt nieuw onderzoek gedaan om de pulpotomie terug te brengen als techniek. Nu met een nieuwe naam: de endo light/endo zonder vijlen.
De indicatie is een situatie waarbij de reversibele pulpitis voorbij is en deze is overgegaan in een irreversibele pulpitis. Alleen de zenuw in het coronaire deel is ontstoken. Dit deel wordt verwijderd uit de pulpakamer, maar de sensibiliteit in de kanalen wordt achter gelaten. Daarna wordt het biokeramisch afgesloten door bijvoorbeeld MTA op de kanaalingangen aan te brengen.
Er wordt bereikt dat:
- De vitaliteit behouden blijft
- De pijn verdwijnt
- Het element zo veel mogelijk in tact blijft
- De behandeling vergemakkelijkt wordt
Het uiteindelijke doel is om de apicale constructie levend te houden. Daar is de anatomische vormgeving heel complex en het is heel lastig om dit deel volledig te reinigen.
Protocol
Het protocol is als volgt:
- Endodontische opening
- Beoordelen van de toestand van pulpa op de kanaalingangen
- Pulpakamer reinigen met NaOH
- Vullen met biokeramisch cement
Alleen toepassing bij een irreversibele pulpitis
Dit alleen toegepast worden bij een irreversibele pulpitis. Maar een irreversibele pulpitis waarbij de bloeding niet te helpen is, is geen indicatie.
De biokeramische cementen vormen de basis. Dit kan MTA zijn, maar ook biodentine of een vergelijkbaar cement. Deze cementen staan bekend om hun goede biocompatibiliteit.
De behandeling is nog in de experimentele fase en er is nog weinig goede literatuur over te vinden.
Op een röntgenfoto ziet het eruit alsof een slechte endo gedaan is. Er moet nog een manier gevonden worden om per element aan te geven dat het een bewuste keuze was om niet in de kanalen te reinigen. Het ruimen van het pulpaweefsel gebeurt met hardstalen boortjes, waarna er ruimschoots met water uitgespoeld wordt. Het bloeden stopt snel en de overige bloeding wordt gestelpt met een microbrush die in NaOH gedrenkt is. MTA wordt aangebracht op de kanaalingangen. Vervolgens wordt met een microbrush met water de MTA aangedrukt en daarbovenop wordt glasionomeer aangebracht gevolgd door een laag composiet. Indien nodig worden de mesiale of distale restauraties vervangen.
Combinatiebehandeling
Er wordt nu zelfs geëxperimenteerd met een combinatie behandeling. Hierbij wordt bijvoorbeeld in het mesiale kanaal een endo uitgevoerd en wordt het distale kanaal afgesloten met MTA, omdat deze nog vitaal is. Dit wordt klinisch beoordeeld onder de microscoop en is redelijk voorspelbaar uit te voeren.
Er is geen standaard tijd aan te geven wanneer er verder gegaan kan worden met het maken van een indirecte restauratie. Meisberger maakt direct een opbouw zonder genezing af te wachten. Het enige criteria dat er gehanteerd wordt, is dat de patiënt klachtenvrij is. In de algemene praktijk kan het verstandig zijn om iets langer te wachten. En wanneer het toch fout gaat, kan de MTA met ultrasoon weg getrild of weg geboord worden.
Dr. Marco Gresnigt
Restauratief ingrijpen na endo
Na een endo is de integriteit en de morfologie niet meer voldoende. Daardoor is het vaak nodig om restauratief in te grijpen. De vraag die daarbij vaak naar voren komt is: in welke gevallen moet een knobbel overkapt worden?
Wanneer dat een elementen geen wortelkanaalbehandeling ondergaan heeft, is er qua overleving van de restauratie geen verschil tussen wel en niet overkappen. Hier geeft Gresnigt het advies te gaan voor niet overkappen.
Als een element wel een wortelkanaalbehandeling heeft ondergaan, is er vaak veel meer weefselverlies en is overkappen wel geindiceerd. In onderzoek werd het verschil tussen inlays en onlays van verschillende materialen bij elementen met endo’s onderzocht. Hier deed de onlay uitgevoerd in direct composiet of lithiumdisilicaat het significant beter. Bij het kiezen van een restauratie ontwerp moeten in ieder geval de dragende knobbels overkapt worden. Voor een lithiumdisilicaatonlay is een ruimte van ongeveer 1,5-2 mm nodig.
Endokroon
Een andere optie na een endodontische behandeling is de endokroon. Dit is een kroon waarbij pulpaal afsteuning is voor het restauratieve deel en waarbij niet alleen hechting is aan het omslepen deel, maar ook aan een slotje dat in de pulpakamer valt. Hiermee wordt extra retentie verkregen.
Bij vergelijking van endokronen van verschillende materialen met natuurlijke tanden, bleek dat de drukbank niet sterk genoeg was om de endokronen vanaf occlusaal kapot te drukken. Wanneer ze vanaf lateraal belast werden, waren de gave molaren sterker. De krachten waarbij deze restauraties faalden, waren echter veel hoger dan de klachten die in de mond voorkomen. Dit wordt verklaard door de dikte die deze restauraties hebben. Bij lithiumdisilicaat geldt: hoe dikker hoe sterker.
Drs. Eric Meisberger
Elementen intern bleken
Regelmatig worden elementen intern gebleekt. De pulpalamer wordt schoongemaakt en de guttapercha wordt opgezocht. Het is belangrijk dat de guttapercha goed afgesloten is, omdat het Natriumperboraat, het bleekmiddel, geen contact mag maken met de guttapercha. Door de verwachting dat de hechting aan gebleekte elementen vermindert door aanwezige zuurstofradicalen, is besloten te wachten met de definitieve restauratie. Er wordt na het bleken teflon in het kanaal aangebracht. Dit wordt bedekt met glasionomeer. Na 2 weken wordt pas gevuld met composiet. Deze vulling (minimale laag) wordt gemaakt met in de diepte een sterk vloeiend composiet zoals SDR.
Voor de restauratie is het belangrijk om de goede soort composiet te kiezen. In veel composieten zit veel translucentie en weinig opaciteit, waardoor er bij de patiënt grijze vlekken ontstaan op frontelementen. Er moet een composiet gebruikt worden dat erg opaak is, net zoals dentine van zichzelf is.
Endokronen op frontincisieven
Op het moment worden op de Rijksuniversiteit Groningen ook endokronen gemaakt op frontincisieven, maar dit wordt nog niet ondersteund door onderzoek. Ze werken daar ook aan een grote paradigma shift met betrekking tot de toepassing van stiften in elementen.
Op het moment dat er ferrule is, is bekend dat het niet nodig is om een stift te plaatsen bij het vervaardigen van een composiet opbouw. Daarnaast weten we dat op het moment dat een stift aanwezig is, een eventuele breek catastrofaler is dan wanneer er geen stift geplaatst is.
Op het moment dat er geen ferrule aanwezig is, faalt de opbouw met stift het eerste, daarna de elementen zonder stift en als laatste de endokroon. Waarbij de endokroon dus de hoogste sterkte heeft.
De conclusies die zij daaruit trokken waren dat:
- Geen stift beter is dan wel een stift
- Geen ferrule slechter is dan wel ferrule.
Algemene conclusies
- Voorkom endo door minimaal invasief en adhesief werken
- Goede diagnostiek is belangrijk voor zowel endo als restauratief
- Goed overleg in essentieel
- Nieuwe toepassingen vergen een paradigma shift: veel tijd en geduld
Dr. Marco Gresnigt is werkzaam als klinisch docent en onderzoeker in de reconstructieve en esthetische tandheelkunde bij het Centrum voor Tandheelkunde en Mondzorgkunde van het UMC Groningen. Daarnaast werkt hij in de algemene praktijk, waar hij zich met name richt op de orthodontie, esthetische en reconstructieve tandheelkunde.
Eric Meisberger is tandarts en docent-tandarts bij het Centrum voor tandheelkunde en mondzorgkunde UMCG Groningen. Naast het uitvoeren van de complexere endodontologische behandelingen, volgt hij de opleiding tot ‘specialist in restorative dentistry’ van de universiteit van Edingburgh (RCS).
Verslag door Paulien Buijs, voor dental INFO, van de duolezing van dr. Marco Gresnigt en drs. Eric Meisberger tijdens het congres Is de casus complex? Relax! van Dr G.J. van Hoytema Stichting.