Prognosetool: duidelijk en snel een beeld over de prognose van een tand
In sommige gevallen is het lastig een uitspraak te doen over de prognose van een gebitselement. Is een gebitselement verloren of is het element nog een behandeling waard? Er is nu een speciale prognosetool in ontwikkeling waarmee er duidelijk en snel een beeld geschept kan worden over de prognose van de tand.
Prognosetool
In sommige gevallen is het lastig een uitspraak te doen over de prognose van een gebitselement. Is een gebitselement verloren of is het element nog een behandeling waard? Een patiënt wil graag weten hoe een behandeltraject er uit gaat zien en hoeveel dit traject ongeveer gaat kosten. Het gebitselement moet worden bekeken vanuit verschillende tandheelkundige deelaspecten. Vervolgens kan er een profiel geschetst worden over de prognose van het element, het behandeltraject en de voorwaarden voor dit traject om een optimaal resultaat te verkrijgen.
Om dit te realiseren is er nu een speciale prognosetool (ontwikkeld door het FSfE vzw) waarmee er duidelijk en snel een beeld geschept kan worden over de prognose van de tand. De prognosetool is ontwikkeld om een prognose te kunnen geven op lange termijn waarbij er rekening gehouden wordt met de restauratieve en parodontale aspecten. Het doel is om duidelijk te kunnen communiceren met de patiënt. De patiënt moet weten wat en hoe groot zijn of haar probleem is. Dit wordt gevisualiseerd aan de hand van stoplichtkleuren. De prognosetool stelt verschillende vragen en deze kunnen samen met de patiënt ingevuld worden.
Factoren
Om een goede voorspelling te kunnen doen over de prognose van een gebitselement wordt er rekening gehouden met patiënt-gerelateerde factoren en element-gerelateerde factoren. Hieronder volgt een opsomming.
Patiënt gerelateerde factoren
1. Medische status
Deze bestaat uit fysieke factoren zoals de DETI-score en systemische factoren. De aanwezigheid van bijvoorbeeld diabetes mellitus kan invloed hebben op de prognose van het gebitselement.
2. Tandbederf
Dieet, mondhygiëne, aanwezigheid van agressieve bacteriën en het hebben van een droge mond bepalen het risico.
3. Overbelasting
Aanwezigheid van hoektandgeleiding is cruciaal om de prognose van de overige gebitselementen te verbeteren.
4. Gebitsafbouw
Motivatie van de patiënt en zijn of haar financiële mogelijkheden spelen hierbij een rol.
5. Positie en occlusie
Indices om ernst van de positie en occlusie te bepalen is de IOTN-score.
– Score 1: Perfecte positie en occlusie.
– Score 2: Er is sprake van een kleine afwijking zonder echte gevolgen.
– Score 3: Er is sprake van een grotere afwijking maar er is nog steeds een goede prognose.
– Score 4 of 5: De gebitsafwijking moet eerst behandeld worden omdat er anders problemen ontstaan.
Tand gerelateerde factoren
Deze factoren zijn onder te verdelen in de volgende groepen: tandweefsel, bot en tandvlees en het wortelkanaal.
1. Tandweefsel
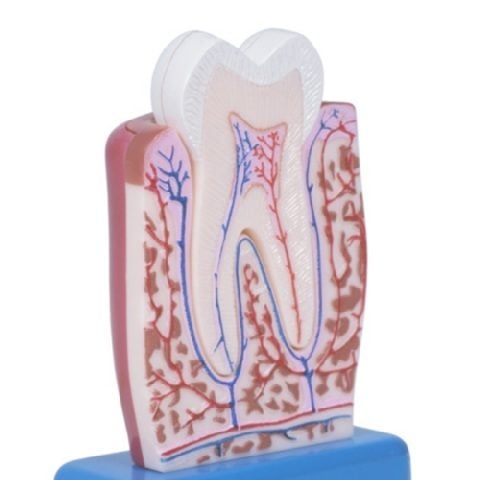
– Pericervicaal weefsel
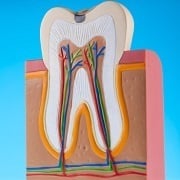
Het pericervicale weefsel is het gebied van 5 millimeter boven tot en met 5 millimeter onder botniveau. Dit gebied is cruciaal voor een goede prognose van het element.
– Biologische breedte
De biologische breedte is de regio twee millimeter boven het botniveau. Wanneer dit deel onbeschadigd is dan kun je gegarandeerd netjes werken en een goede restauratie maken. Wanneer dit niet het geval is, dan is het raadzaam om het element te extruderen of een klinische kroonverlenging uit te voeren zodat er een biologische breedte gecreëerd wordt.
– Ferrule
De ferrule is de omvattingsmogelijkheid van het gebitselement. Er is sprake van voldoende ferrule indien deze een millimeter dik en twee millimeter hoog is en er minimaal 50% van deze wand aanwezig is. De gebitselementen die aan deze voorwaarde voldoen, hebben een goede prognose. De ontwikkeling van de hechttechniek heeft dit concept echter wel veranderd. Wanneer er te weinig ferrule is, moet er overwogen worden om een extra behandeling uit te voeren om meer ferrule te creëren. Zonder ferrule is het element namelijk niet restaureerbaar.
– Laterale articulatiekrachten
Vooral laterale krachten kunnen gevolgen hebben voor de dentitie, dit geldt in mindere mate voor verticale krachten. Elementen in het front worden dus voortdurend ongunstig belast en hier is dan ook automatisch meer tandweefsel/ferrule nodig om een betere prognose te kunnen garanderen. Voor de bovenkaak geldt dat de linguale wand van de frontelement erg belangrijk is. Voor het onderfront is dit met name de buccale wand.
2. Bot en tandvlees
De conditie van het parodontium wordt bepaald aan de hand van de DPSI-score.
– Score 0,1,2: Geen probleem.
– Score 3,4: Er is sprake van een probleem, er moet behandeld worden.
Aan de hand van verschillende factoren zoals de locatie van het element (boven- versus ondermolaar), pocketdiepte (hoe dieper de pocket hoe hoger de score), aanwezigheid van een furcatie, mobiliteit, rookgedrag, aanwezigheid van diabetes mellitus en de leeftijd van de patiënt wordt er een totaalscore bepaald.
3. Het wortelkanaal
Hiervoor wordt de DETI-score gebruikt. Aan de hand van deze score kunnen de elementen in de volgende groepen worden ingedeeld:
– Makkelijk te behandelen/ gunstige prognose
Het element is vitaal, er bestaan geen klachten.
– De behandeling vereist ervaring
Er zijn bijvoorbeeld krommingen aanwezig, kanalen zijn nauwelijks zichtbaar op de röntgenfoto of er is sprake van extreem
lange wortels.
– Specialistische behandeling
Dit is vereist bij o.a. grote krommingen, het uitvoeren van herbehandelingen, niet zichtbare kanalen, interne resorptie en
grote restauraties. Bij deze behandeling is een microscoop vereist.
– Onder voorbehoud behandelen
Dit is het geval indien er sprake is van afgebroken vijlen, zilverpunten, een reeds uitgevoerde apexresectie of externe
resorptie.
– Het element is verloren
Dit zijn gebitselement met een barst in de wortel.
Prognosetool: De uitslag
Het verslag kan opgeslagen worden en indien gewenst naar de patiënt gestuurd worden. De uitslag wordt weergegeven in een stoplichtkleur uitslag. Voor de patiënt wordt zichtbaar of het nog zin heeft om in het element te investeren. Met de prognosetool kan geen garantie worden gegeven; het uitgangspunt is het geven van een goede lange termijn prognose.
In ontwikkeling
De prognosetool is inmiddels beschikbaar voor iPad in de Appstore.
Luk Daneels is tandarts. Zijn interesse in de endodontologie werd geprikkeld in de VS. Hij startte zijn eigen algemene praktijk en werkte daarnaast in andere praktijken. De wortelkanaalbehandeling werd zijn specialisme. Sinds 2009 werkt hij uitsluitend op verwijzing, waarbij hij zowel de wortelkanaalbehandeling als de directe opbouw van de tand voor zijn rekening neemt. Hij is voorzitter van de Flemish Society for Endodontology (FSfE).
Verslag door Marieke Filius, onderzoeker bij de afdeling MKA-chirurgie, UMCG, voor dental INFO van de lezing van Luk Daneels tijdens het najaarscongres van de NVvE.