Naast informatie over de gezondheid, is het belangrijk te weten welke medicijnen uw patiënt gebruikt. Waar moet u opletten als uw patiënt antitrombotica gebruikt? En welke pijnstillers schrijft u voor?
Verslag van de lezing van kaakchirurg Leander Dubois over Pijnstillers tijdens de thema avond Patiënten en hun pillen georganiseerd door de NVT, NVMK en VMTI over pijnstillers en antitrombotica.
Pijnstillers
Naast antibiotica zijn pijnstillers de meest voorgeschreven medicijnen door tandartsen. Het is niet onbelangrijk te erkennen dat pijnstillers voornamelijk worden voorgeschreven tegen de pijn die de behandelaars veroorzaken door hun tandheelkundig of kaakchirurgisch handelen.
Ook komt een patiënt vaak zelf met klachten die verschillende oorzaken kunnen hebben.
Pijnklachten in tanden, kiezen, kaken, kaakgewrichten, speekselklieren en de sinus maxillaris behoren tot het diagnostisch gebied van de tandarts. De tandarts moet hierop voorbereid zijn en de juiste diagnoses kunnen stellen. Per definitie geldt: geen diagnose, geen behandeling. Is het dentogene pijn (pulpa, parodontium, deels doorgebroken kies, dentogene cyste of tumor) of is het niet-dentogeen (oren, maxilla)? Is er gekeken naar het KNO- gebied? Of heeft de pijn een neurologisch oorzaak?
Oorzaken en behandeling
Het spreekt voor zich dat er een goede anamnese moet worden afgenomen voor een goede diagnose. Een klacht dient geheel uitgevraagd te worden in combinatie met een grondig extra- en intra-oraal onderzoek, aangevuld met röntgenfotos. Na het opsporen van de pijn en de oorzaak, kan de behandeling veelal volstaan met het wegnemen van de oorzaak. Zo kan de behandeling van de pijnklacht bestaan uit een endodontische behandeling, subgingivale curettage, een splint, extractie of een abces incisie. Hierop volgend kan er gekozen worden voor een pijnstiller om post-operatieve pijn te onderdrukken.
Soorten pijnstillers
Er bestaan twee soorten pijnstillers:
– narcotische (centraal werkende) analgetica
– niet-narcotische (perifeer werkende) analgetica
Narcotische analgetica
Deze groep pijnstillers kent verschillende sterktes. Zo is een codeïne preparaat minder sterk dan tramadol en is morfine een veel sterkere vorm. De toedieningsvorm is echter meestal niet oraal en deze groep medicatie is niet koorts- en ontstekingsremmend. Daarnaast kan er verslaving of gewenning optreden, kent het veel bijwerkingen en zijn pijnstillers uit deze categorie matig pijnstillend: de duur van pijnstilling varieert. Al deze factoren maken de narcotische analgetica minder geschikt voor de tandheelkunde.
Niet-narcotische analgetica
Deze groep analgetica is meer geschikt als pijnstiller in de tandheelkundige praktijk, waarbij er voornamelijk gebruik wordt gemaakt van paracetamol en NSAIDs. Beide inhiberen het enzym cyclo-oxygenase (COX) en werken daardoor pijnverzachtend. Daarnaast hebben ze een koortsverlagend effect, terwijl NSAIDs ook nog ontstekingsdempend werken. Een belangrijk gegeven bij paracetamol is het feit dat de bloedspiegel opgebouwd moet worden.
Aspirine (acetylsalicylzuur) en Ascal (carbasalaatcalcium) zijn veel voorgeschreven NSAIDs. Voorzichtigheid is wel geboden: deze middelen remmen de trombocytenaggregatie en daarbij de bloedingstijd verlengen. Ook hebben ze een nadelig effect op maag- en damwand.
De meest belangrijke NSAIDs in de tandheelkunde zijn de propionderivaten, omdat deze de minste bijwerkingen hebben. Voorbeelden hiervan zijn ibuprofen en Naproxen.
Contra-indicaties bij NSAIDs
- zwangerschap
- nier- en hartfalen
- patiënten met diuretica
- patiënten met antitrombotica
- lithium gebruikers voor bipolaire stoornissen
Voorzorgmaatregelen
Gezien het nadelige effect van NSAIDs op maag- en darmwand, worden maagbeschermers tegelijkertijd voorgeschreven. Met name bij patiënten die ouder dan 60 jaar zijn, langdurige NSAIDs gebruiken (langer dan een week), helicobacter pylori dragers, corticosteroïden gebruikers en patiënten met een maagulcus in het verleden.
Combinatiepreparaten
In enkele gevallen heeft het de voorkeur bepaalde medicatie te combineren. Een veel voorkomend combinatiepreparaat is paracetamol met codeïne. Dit heeft namelijk een versterkende werking. Het betreft veelal een combinatie van een narcotisch met een niet-narcotisch middel.
Toedieningsvorm
In de meeste gevallen zal in een tandheelkundig praktijk gekozen worden voor de orale toedieningsweg. Ook kan er in enkele gevallen gekozen worden voor een rectale toediening (zetpil), vooral bij kinderen. Transcutaan (pleister), subcutaan, sublinguaal, intraveneus en intramusculair komen niet in aanmerking.
Antitrombotica
In de afgelopen jaren is de aandacht voor de patiënt met een groot risico op een trombo-embolisch accident toegenomen. Waar er vroeger gemakkelijk gestaakt werd met anticoagulantia, is men daar nu veel terughoudender in. De antistollingsmedicatie kan vaak worden gecontinueerd bij ingrepen in de algemene praktijk, echter onder duidelijk omschreven voorwaarden. Daarnaast is er een nieuwe generatie middelen in opkomst en raadt Dubois aan om nieuws op dit gebied goed in de gaten te houden.
Normale hemostase
De normale hemostase bestaat uit een primaire en een secundaire fase. Het principe van de primaire fase is de vorming van een bloedprop, die gevormd wordt door bloedplaatjes. Trombocytenaggregatie remmers spelen hierop in. Deze zorgen er dus voor dat er geen bloedprop gevormd kan worden.
Tijdens de secundaire hemostase wordt de bloedprop door middel van het fibrine-netwerk sterker gemaakt: het dient als een soort lijmlaag op de prop met bloedplaatjes. Er zijn dertien stollingsfactoren die elkaar activeren en fibrine als eindproduct hebben. Vitamine-K antagonisten, bijvoorbeeld de coumarines, remmen de aanmaak van de vitamine-K afhankelijke stollingsfactoren en verstoren daarmee de secundaire hemostase. Met als gevolg een patiënt die minder goed stolt, wat natuurlijk het doel is van de behandeling.
INR
De gevoeligheid van vitamine-K antagonisten wisselt per persoon, een reden waarom patiënten altijd gecontroleerd moeten worden door de trombosedienst. Zo kan de dosering per patiënt bepaald worden. De INR is een internationaal gestandaardiseerde norm over de prothrombinetijd. Voor een gezonde volwassene ligt dit op 1,0 INR. De INR streefwaarde bij een ontstolde patiënt is afhankelijk van de indicatie en kan liggen tussen 2,5 en 4,0.
Per algemene tandartsenpraktijk zijn er vaak meer dan 20 gebruikers van trombocytenaggregatieremmers en coumarine-derivaten.
ACTA richtlijn
Recent is er een richtlijn opgesteld waarin wordt beschreven hoe een behandeling uitgevoerd moet worden bij een ontstolde patiënt. De richtlijn vind u hier.
Over de richtlijn bestaat discussie, toch hebben een aantal instanties de richtlijn al geaccepteerd. De richtlijn is kort, overzichtelijk, zoveel mogelijk evidence based en duidelijk. Het belangrijkste punt hierin is het continueren van de medicatie bij een ontstolde patiënt, ondanks de behandeling. Hiermee wordt geacht de risicos voor de patiënt zo klein mogelijk te houden.
Trombocytenaggregatieremmers moeten niet gestaakt worden voor een invasieve tandheelkundige ingreep, mits de ingreep voldoet aan de richtlijn. Bij gelijktijdig gebruik van Ascal en Plavix moet een van beide tijdelijk gestaakt worden in overleg met de voorschrijvend specialist. Bij het gebruik van anticoagulantia behoeven deze niet routinematig gestaakt te worden voor een tandheelkundige ingreep, mits de INR waarde 24-72 uur voor de ingreep niet hoger is dan 3,5.
Het is een absolute voorwaarde, dat indien de richtlijn gevolgd wordt, deze in zijn geheel te hanteren en dus ook de voorzorgmaatregelen in acht te nemen!
Discussiepunten richtlijn
Vroeger mocht je na een invasieve ingreep niet spoelen, nu wordt er juist aanbevolen wel te spoelen met tranexaminezuur. In de richtlijn wordt wel aanbevolen voorzichtig te spoelen. Hier bestaat discussie over, gezien voorzichtig geen zwart op wit begrip is.
Daarnaast wordt er in de richtlijn gesproken over maximaal te extraheren elementen. Er wordt dus geen onderscheid gemaakt tussen 1 of meerwortelige elementen. Daardoor zijn de meningen verdeeld over de nauwkeurigheid van de richtlijn.
Ook wordt er in de richtlijn niet gesproken over interacties van medicijnen onderling. Gebruik van bijvoorbeeld het antibioticum Cotrimoxazol of het antimycoticum Miconazol kunnen de INR ontregelen, waardoor het verstandig is de INR op de dag van de ingreep te bepalen en niet 24-72 uur van tevoren, zoals in de richtlijn beschreven.
Nieuwe generatie anticoagulantia
Er zijn op het moment twee bekende nieuwe middelen op de markt, te weten Xarelto en Pradaxa. Beide grijpen later aan op de cascade van de secundaire hemostase.
Een voordeel van deze medicijnen is dat er geen controle bij de trombosedienst nodig is. Daarnaast zijn ze goedgekeurd door zorgverzekeraars en hebben ze een korte halfwaardetijd vergeleken met coumarine-derivaten.
Tot slot
De heer Dubois adviseert de ACTA richtlijn voorlopig te volgen. Is er toch nabloeding, wat dan?
- Afdrukken
- Opnieuw overhechten
- Aanbrengen van wondverband
Indien er twijfel bestaat over een hoge INR waarde, dient de patiënt doorgestuurd te worden naar de MKA-chirurgie.
Leander Dubois is kaakchirurg. Hij studeerde tandheelkunde aan het ACTA en geneeskunde aan de Universiteit van Amsterdam. Zijn opleiding MKA-chirurgie volgde hij in het AMC. Sinds 2010 is hij verbonden als MKA chirurg en chef de clinique aan de afdelingen Mondziekten, kaak- & aangezichtschirurgie van het AMC te Amsterdam en het Antonius ziekenhuis te Nieuwegein. Al vroeg werd zijn interesse gewekt door de aangezichtstraumatologie, met in het bijzonder de orbita. Hij is actief betrokken in de richtlijn ontwikkeling en beleidsvoering binnen en buiten het ziekenhuis met betrekking tot aangezichtsletsel. Hij doet onderzoek binnen dit deelgebied en geeft hierover diverse voordrachten. Daarnaast heeft hij zitting in het schisisteam van het AMC. Buiten zijn klinische werkzaamheden is hij is onder andere bestuurlijk actief als bestuurslid van de Vereniging Medisch Tandheelkundige Interactie en van schisis en Noma team stichting Bridge the Gap.
Verslag door Fatimazarah Elbazi voor dental INFO van de thema avond Patiënten en hun Pillen georganiseerd door de NVT, NVMK en VMTI







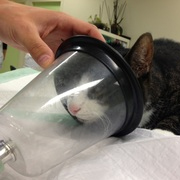 De narcose
De narcose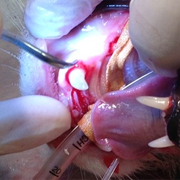 De behandeling
De behandeling Gelukkig heeft Jip geen laesies, een ware opluchting voor mij. Juist wanneer ik denk dat de behandeling erop zit, begint het polijsten. Nog een overeenkomst met de gebitsreiniging zoals ik die bij mijn patiënten uitvoer. Dit had ik echt niet verwacht, zeker niet toen ik de tube Zircate zag! Nadat alle elementen zijn gepolijst fatsoeneert de assistente Jip, voor zover dat kan. Met wat water en een doekje verwijdert ze de resten polijstpasta. Daarna kan het uitslapen gaan beginnen voor Jip.
Gelukkig heeft Jip geen laesies, een ware opluchting voor mij. Juist wanneer ik denk dat de behandeling erop zit, begint het polijsten. Nog een overeenkomst met de gebitsreiniging zoals ik die bij mijn patiënten uitvoer. Dit had ik echt niet verwacht, zeker niet toen ik de tube Zircate zag! Nadat alle elementen zijn gepolijst fatsoeneert de assistente Jip, voor zover dat kan. Met wat water en een doekje verwijdert ze de resten polijstpasta. Daarna kan het uitslapen gaan beginnen voor Jip.