In de tandheelkundige praktijk is het beheersen van micro-organismen van cruciaal belang voor het waarborgen van de gezondheid van zowel behandelaar als patiënt. Een belangrijke potentiële bron van micro-organismen is de behandelunit.
Deze biedt ideale omstandigheden voor groei van micro-organismen vanwege eigenschappen zoals aanwezigheid van water, aanwezigheid van kunststof, langzame doorstroomsnelheid en periodes van langdurige stilstand. Verschillende studies hebben aangetoond dat waterleidingen van behandelunits regelmatig besmet zijn met relatief grote hoeveelheden verschillende micro-organismen (bacteriën, schimmels, protozoa en virussen), die kunnen uitgroeien tot een biofilm. Om deze reden is het verplicht om de waterkwaliteit van de behandelunit iedere 6 maanden te controleren. Ten behoeve van deze watercontrole is er door de KNMT een norm opgesteld die aangeeft dat er niet meer dan 100 kolonie vormende eenheden (KVE) per milliliter bij 22 °C in het water aanwezig mag zijn.
Beheersmaatregelen
De ervaring leert dat met de juiste beheersmaatregelen de meerderheid van de behandelunits schoon water levert, dat wil zeggen een waterkwaliteit onder de norm van 100 KVE/ml. Soms zijn er aanvullende maatregelen noodzakelijk, zoals technische aanpassingen aan de installatie of grondige reiniging van het leidingstelsel inclusief de behandelunit. Deze aanvullende maatregelen zijn rigoureuzer bij aanwezigheid van een biofilm dan bij aanwezigheid van losse kiemen. Het is dus zaak om biofilmvorming te voorkomen en daarvoor dienen beheersmaatregelen, zoals spoelen en desinfectie. Deze maatregelen zijn vaak eenvoudig, maar wel doeltreffend. Als er onverhoopt toch een biofilm ontstaat, zijn er ingrijpendere maatregelen nodig.
Op het laboratorium van Aqua2Dental hebben we een jaar lang onderzoek gedaan naar verschillende beheersmaatregelen om een unit onder de norm te houden. Hierbij zagen we een groot verschil tussen aanwezigheid van losse kiemen en aanwezigheid van een biofilm.
Onderzoeksopzet
Bij dit onderzoek is gebruik gemaakt van een standalone behandelunit. Een standalone unit is ideaal voor onderzoek, omdat er via het reservoir kiemen aan de unit kunnen worden toegevoegd. Voor het onderzoek met losse kiemen zijn circa 100.000 KVE/ml kiemen door de unit heen gespoeld. Direct hierna zijn er verschillende beheersmaatregelen getest. Bij het tweede onderzoek hebben we kiemen in de unit gebracht die we hebben laten uitgroeien tot een biofilm. Hierna zijn verschillende beheersmaatregelen getest.
De geteste beheersmaatregelen zijn:
- Spoelen met water
- Gebruik van desinfectiemiddelen, zoals waterstofperoxide (2% en 3%), anoxyl en een combinatie van ethyleendiaminetetra-azijnzuur (EDTA) en polyhexamethyleenbiguanide (PHMB).
- Thermische desinfectie
Effectieve beheersmaatregelen bij aanwezigheid van losse kiemen
Het eerste deel van het onderzoek richtte zich op de effectiviteit van beheersmaatregelen in het geval van aanwezigheid van losse kiemen in een tandheelkundige unit. Een van de belangrijkste bevindingen uit dit onderzoek is dat losse kiemen relatief eenvoudig te verwijderen zijn door gebruik te maken van simpele doch doeltreffende beheersmaatregelen zoals spoelen met vers water. Hierbij wordt er wel vanuit gegaan dat het aanvoerwater een kiemgetal onder de 100 KVE/ml heeft. Dit klinkt logisch, maar is toch lang niet altijd het geval. Bij een collectief leidingwerk kunnen bijvoorbeeld dode leidingen en hotspots voor een overschrijding zorgen. In het geval van een standalone unit kan het reservoir gevuld worden met water met een verhoogd kiemgetal. Wat ook regelmatig voorkomt is dat het water in het reservoir wordt aangevuld in plaats van omgespoeld, waardoor er een (te) hoog kiemgetal kan ontstaan. Gebruik van desinfectiemiddelen kan dan nodig zijn om het kiemgetal van het aanvoerwater of van het water in het reservoir onder de norm te krijgen. Gebruik van desinfectiemiddelen wordt ook aangeraden voor en na (langdurige) stilstand en als vast onderdeel van een spoelprotocol.
Wat zijn goede beheersmaatregelen bij aanwezigheid van losse kiemen en om biofilmvorming te voorkomen?
1. Regelmatig reinigen en onderhoud
Zorg ervoor dat alle oppervlakken en instrumenten regelmatig worden gereinigd met desinfectiemiddelen die effectief zijn tegen zowel losse kiemen als biofilms. Voer ook regelmatig onderhoud uit aan de tandheelkundige unit om verstoppingen en stagnatie van water te voorkomen.
2. Houd de unit actief
Zorg ervoor dat de tandheelkundige unit regelmatig wordt gebruikt om stagnatie van water te voorkomen. Als uw unit langdurig stilstaat is het beter om het water uit uw unit te verwijderen.
3. Spoelen
Door te spoelen wordt het aantal kiemen in de behandelunit verdund en daarom heeft spoelen een gunstig effect op het kiemgetal. Spoel ieder hoekstuk door voor het begin van de werkdag en daarnaast 10 seconden tussen de behandelingen. In het geval van een standalone unit kunt u het reservoir voor het vullen het beste 3x omspoelen met vers water. Het water dat gebruikt wordt om te spoelen dient kiemvrij te zijn of in ieder geval een kiemgetal onder de norm te hebben. Bij twijfel, kunt u het kiemgetal controleren. Uit ons onderzoek bleek dat spoelen met water een zeer groot effect heeft. Daarnaast is het een eenvoudig te implementeren maatregel en kost het nauwelijks tijd en geld. Overweeg ook het gebruik van automatische spoelsystemen om de watercirculatie te verbeteren en stagnatie te voorkomen.
4. Gebruik desinfectiemiddelen om biofilmvorming te voorkomen of af te remmen
De fabrikant van de unit kan u hierin adviseren. Een effectief desinfectiemiddel kan de vorming van een biofilm remmen of zelfs voorkomen.
5. Voorkom dat er grote hoeveelheden kiemen in de unit terechtkomen
Indien u een unit heeft die aangesloten is op een collectief systeem, dient u alle tappunten in de praktijk op te nemen in een spoelprotocol. Deze dienen frequent gespoeld te worden. Indien u een standalone unit heeft, dient u ervoor te zorgen dat er kiemvrij water vanuit de reservoirs in de unit terechtkomt. Hiertoe dient u het reservoir regelmatig te reinigen en te desinfecteren. Daarnaast dient u het zeefje van de kraan, waarmee u het reservoir vult, regelmatig te reinigen/vervangen
6. Protocolleer
Zorg dat u alles goed bijhoudt in een logboek. Zo kunt u alles goed monitoren en krijgt u inzicht in veranderingen.
Effectiviteit beheersmaatregelen bij besmetting met een biofilm
Het tweede deel van het onderzoek richtte zich op de effectiviteit van beheersmaatregelen in het geval van aanwezigheid van een biofilm in de unit. Biofilms vormen een complexe uitdaging omdat de micro-organismen zich stevig hechten aan oppervlakken en een beschermende matrix vormen, waardoor ze moeilijk te bestrijden zijn met desinfectiemiddelen en andere antimicrobiële behandelingen. Uit ons onderzoek bleek dat geen enkel desinfectiemiddel bij eenmalige toediening afdoende werkte tegen biofilms; herhaalde toediening was nodig om het aantal kiemen te laten dalen. Dit onderstreept de noodzaak om biofilmvorming te voorkomen en de groei van kiemen te beperken.
Wat zijn goede beheersmaatregelen indien er een biofilm aanwezig is?
1. Gebruik effectieve desinfectiemiddelen
Kies desinfectiemiddelen die specifiek zijn ontworpen om biofilms te bestrijden. Overweeg ook het gebruik van desinfectiemiddelen met langdurige werking.
2. Herhaalde desinfectie
In onze studie zagen we dat herhaalde desinfectie nodig was om de biofilm te verminderen. Met herhaalde desinfectie bedoelen we het direct na elkaar uitvoeren van de desinfectie. Afhankelijk van de dikte van de biofilm kan zelfs een totaal van 3 of 4 desinfectiestappen nodig zijn om het kiemgetal voldoende te reduceren. Let er wel op dat herhaald gebruik van een desinfectiemiddel de behandelunit kan aantasten.
3. Overweeg een professionele reiniging en desinfectie van uw unit
Verschillende bedrijven in Nederland bieden een professionele reiniging en desinfectie aan. Meestal wordt gestart met het ontkalken van de unit gevolgd door een desinfectiestap.
4. Overweeg een thermische desinfectie van uw unit
Uit onze studie blijkt dat een thermische desinfectie zeer effectief is. Hiertoe dient het water uit de hoekstukken een temperatuur van 60 graden Celsius te hebben gedurende 5 minuten. Let er wel op dat niet iedere unit geschikt is voor een thermische desinfectie.
Voor- en nadelen van verschillende behandelunits
Hierboven zijn verschillende beheersmaatregelen besproken. Veel van deze maatregelen zijn afhankelijk van het type behandelunit. Een standalone unit heeft andere risico’s op besmetting en daarmee zijn er ook andere beheersmaatregelen nodig dan voor een behandelunit aangesloten op een collectief systeem. Voor beide systemen geldt dat er zowel voor- als nadelen zijn wat betreft risico’s op besmetting. Bij standalone units lijkt de waterkwaliteit beter beheersbaar te zijn, maar hierbij staat of valt het met de kwaliteit van het water in de reservoirs. Het voordeel van een behandelunit aangesloten op het collectieve systeem is de betere doorstroming en de mogelijkheid om een automatisch spoelsysteem te installeren. Nadeel van een behandelunit aangesloten op het collectief systeem is dat er niet altijd een desinfectiemiddel kan worden toegevoegd. Een ander nadeel is de verplichte BA- keerklep die een besmettingsrisico met zich meebrengt. Beide systemen hebben dus voor- en nadelen en wij adviseren om deze voor en nadelen goed tegen elkaar af te wegen.
Conclusies
Afgelopen jaar hebben we uitgebreid onderzoek gedaan naar de effectiviteit van verschillende beheersmaatregelen op de aanwezigheid van losse kiemen en/of een biofilm in de behandelunit. Deze beheersmaatregelen zijn essentieel om de gezondheid en veiligheid van patiënten en tandheelkundig personeel te waarborgen. We zagen een groot verschil in effectiviteit van beheersmaatregelen tussen losse kiemen en een biofilm. Dit komt door de complexe eigenschappen van laatstgenoemde. Bij losse kiemen had vooral spoelen met vers water eventueel in combinatie met het gebruik van een desinfectans een groot effect. Bij aanwezigheid van een biofilm zijn er complexere beheersmaatregelen nodig, zoals meermaals toepassen van een desinfectans of een professionele reiniging. Deze maatregelen zijn kostbaar en tijdrovend, Daarom moeten beheersmaatregelen in de praktijk er maximaal op gericht zijn om biofilmvorming te voorkomen.
Door: Dr. Hugo E. van Beurden, aqua2dental.nl
Lees ook:
Waterkwaliteit in de mondzorgpraktijk: de huidige stand van zaken
Onderhoud en beheer van water in tandheelkundige unit
Lees ook eerdere artikelen van Hugo van Beurden:
De rol van schimmels, archaea, protisten en virussen bij parodontitis: een update
De rol van herpesvirussen bij parodontitis
Oorzaken van refractaire parodontitis
Real-time PCR. Diagnostiek van de toekomst







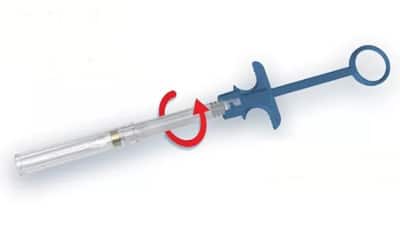
 Het Nederlandse NeedleOff biedt een universele, praktische oplossing voor het verbod op recappen. Het invoeren van de gebruikte naald en het vasthouden van de spuit is voldoende. NeedleOff omklemt naald en draait die gemotoriseerd af. Na het uitnemen van de spuit valt de naald veilig in de geïntegreerde Sharptainer. NeedleOff werkt met alle dentale schroefnaalden, en alle injectiespuiten met bereikbare naaldhub en een rechte aansluiting.
Het Nederlandse NeedleOff biedt een universele, praktische oplossing voor het verbod op recappen. Het invoeren van de gebruikte naald en het vasthouden van de spuit is voldoende. NeedleOff omklemt naald en draait die gemotoriseerd af. Na het uitnemen van de spuit valt de naald veilig in de geïntegreerde Sharptainer. NeedleOff werkt met alle dentale schroefnaalden, en alle injectiespuiten met bereikbare naaldhub en een rechte aansluiting.


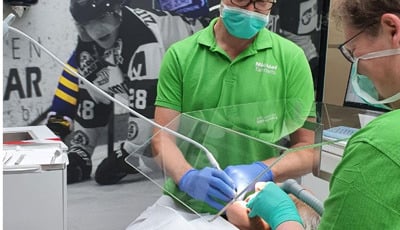
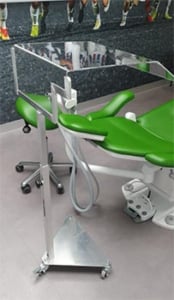 De beschermkap is verrijdbaar, verstelbaar en makkelijk schoon te houden. Niki Crans van
De beschermkap is verrijdbaar, verstelbaar en makkelijk schoon te houden. Niki Crans van